
Очаговые легочные затемнения можно в целом классифицировать как узелки, новообразования или очаговые паренхиматозные состояния.
Очаговое образование в легких определяется как аномальное пятно или область в легких размером более 3 см.
Узелки характеризуются сферическими четко очерченными затемнениями размером до 3 см.
Точность диагностики очаговых заболеваний легких за последние десятилетия повысилась параллельно с технологическими достижениями компьютерной томографии (КТ).
В отличие от рентгенографии грудной клетки, использование КТ с тонкими срезами позволило радиологам более точно определить визуализационные характеристики отдельных поражений легких и более точно составлять план терапии пациентов.
Ряд факторов может указать на то, является ли очаговое поражение легких злокачественным или доброкачественным, но ни один тест не дает быстрого ответа, и для постановки диагноза обычно необходима биопсия.
Причины очагового образования в легких
Выделяют множество факторов, которые провоцируют затемненные образования в легких:
- пневмония
- легочная эмболия
- альвеолярно-клеточная карцинома, лимфома
- отек легких
- десквамативный интерстициальный пневмонит
- саркоидоз
- идиопатический легочный фиброз
- туберкулез
- эозинофильная гранулема
- метастазы рака из других областей тела в легкие
Доброкачественные очаговые поражения легких
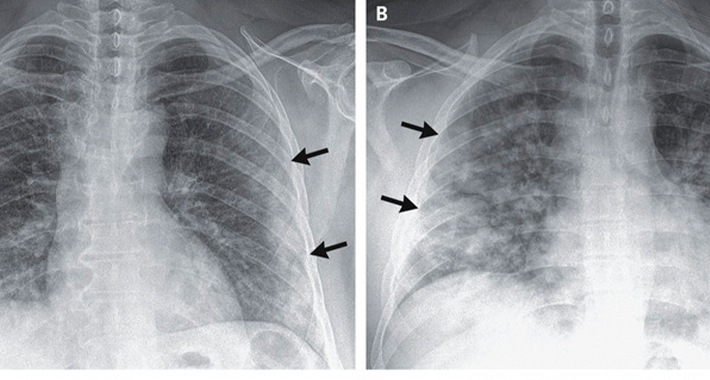
Визуализация и биопсия выполняются для получения информации о патологии
Поражения с толщиной стенки менее 4 мм являются доброкачественными в 95% случаев, тогда как образования с толщиной более 16 мм с вероятностью 84% являются злокачественными.
Если врач обнаруживает очаговое поражение в легком при визуализации, полезно сравнить текущую визуализацию с предыдущей. Если поражение на более ранних изображениях не изменилось в размере, форме или внешнем виде в течение двух лет, оно, вероятно, не является раковым.
Доброкачественные очаговые поражения в легких часто вызваны предшествующими инфекциями и обычно не требуют лечения.
В некоторых случаях врач может порекомендовать ежегодную визуализацию грудной клетки, чтобы увидеть, растет ли очаговое поражение или изменяется со временем.
Если очаговое поражение появилось недавно или изменило размер, форму и внешний вид, врач может порекомендовать дальнейшее обследование, например компьютерную томографию, позитронно-эмиссионную томографию (ПЭТ), бронхоскопию или биопсию ткани, чтобы определить, является ли оно злокачественным.
Злокачественные очаговые поражения легких
4-5% новообразований, обнаруживаемых в легких, оказываются раком легких
После обнаружения очагового поражения в легком, основная цель врачей состоит в том, чтобы как можно раньше идентифицировать патологию, чтобы оправдать дальнейшее тестирование, избегая при этом ненужных диагностических или терапевтических процедур.
В случае злокачественности ранняя диагностика рака легкого может обеспечить безопасное и окончательное решение плана терапии. В этом контексте обнаружение и последующее наблюдение с помощью компьютерной томографии (КТ) играют важную роль.
Размер очаговых поражений и скорость их роста остаются наиболее широко используемыми предикторами для оценки вероятности малигнизации поражений и определения в соответствии с международными рекомендациями.
Лечение очагового поражения легких
Лечение зависит от основной причины. Если это первичная раковая опухоль легкого или метастатический рак из другой области тела в легкое, варианты лечения могут включать хирургическое вмешательство, химиотерапию или лучевую терапию.
Другие, менее распространенные причины образований в легких, такие как инфекции, будут лечиться на основании диагноза, установленного лечащим врачом после тестирования.





